Alteraciones de la sensibilidad
Creemos que es un tema de interés, ya que, un porcentaje moderado de personas con patología neurológica; ictus, traumatismo craneoencefálico, esclerosis múltiple, lesión medular, etc, sufren déficits somatosensoriales, lo que conocemos como alteraciones sensoriales. En este caso la persona pierde la capacidad de percibir y localizar los estímulos a lo largo del cuerpo.
Es importante diferenciar dos conceptos: Sensación VS Percepción.
Sensación: es el contacto de la persona con el entorno.
Percepción: es el significado que el cerebro la da a la sensación.
Por ejemplo: la sensación de tocar arena. Una persona puede percibirlo como agradable porque le trae recuerdos de las vacaciones en la playa. Mientras que a otra persona le de grima. Se trata de la misma sensación (arena) pero con interpretaciones (percepción) diferentes.
¿CÓMO AFECTAN A LA CALIDAD DE VIDA DE LAS PERSONAS?
Cabe destacar las cuatro sensaciones que conforman el sistema
somatosensorial:
• Tacto
• Propiocepción
• Temperatura
• Dolor
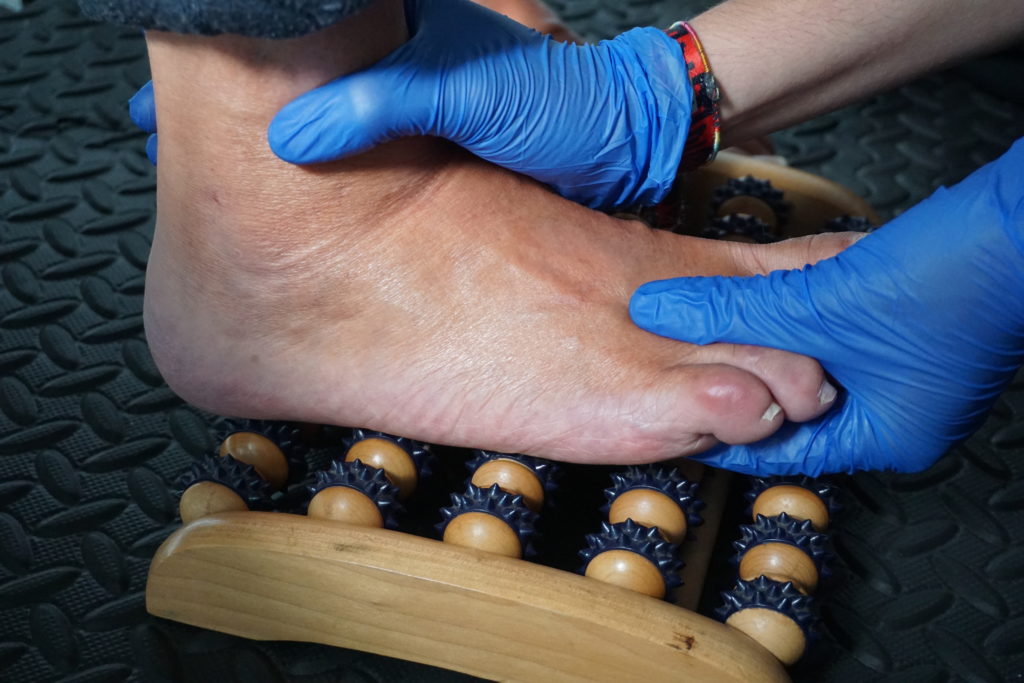
TACTO
La piel envuelve todo el cuerpo y tiene funciones de protección y de discriminación. Es muy discriminatorio en la punta de los dedos, ya que, los receptores sensoriales que tenemos a lo largo de todo el cuerpo no se distribuyen de forma homogénea. Hay lugares, como las manos y las puntas de los dedos dónde se concentran en mayor cantidad, por eso decimos que sentimos más en esa zona.
EJEMPLO DE ALTERACIÓN TÁCTIL: Es frecuente que un paciente que acaba de tener un ictus refiera sensaciones de hormigueo, entumecimiento o pinchazos en las extremidades, sobre todo en la mano afecta. Esta alteración se denomina parestesias.
PROPIOCEPCIÓN
Permite reconocer la posición del cuerpo con respecto al entorno que nos rodea. Imagina que están sentado en la mesa y no puedes ver las piernas. Gracias al sistema propioceptivo eres capaz de percibir si las tienes dobladas, si los pies están apoyados en el suelo o si alguno está más adelantado.
EJEMPLO DE ALTERACIÓN PROPIOCEPTIVA: Una persona que no perciba su posición corporal no va a calcular bien las distancia a los objetos, por lo que se pueden producir caídas y tropezones con las alfombras o en las escaleras.
TEMPERATURA
Los termorreceptores nos permiten detectar sensaciones de frío y calor. Puede llegar a ser peligroso para el desempeño de actividades cotidianas.
EJEMPLO DE ALTERACIÓN DE LA TEMPERATURA: Por ejemplo, si una persona tiene una alteración a la temperatura en ambos brazos tras una lesión medular incompleta. Es posible que al preparar la comida sufra quemaduras al tocar con el brazo o la mano las cazuelas calientes, o inclusive con el agua al fregar la loza. U otro ejemplo típico, son las mujeres que planchan la ropa y como no perciben el calor se queman los antebrazos y las manos por contacto con la plancha encendida.
DOLOR
Es una experiencia personal con componentes sensoriales y emocionales.
EJEMPLO DE ALTERACIÓN DEL DOLOR: nos gustaría hablar de una alteración sensorial dependiente de dolor que limita de forma abrupta la calidad de vida de la persona que lo sufre. Se conoce como alodinia y consiste en interpretar dolor ante estímulos que no lo son. Imagínate que el roce de las sábanas te doliera, o la presión del zapato en el pie o la carga del propio cuerpo mientras estás esperando en la cola en el supermercado. Sin lugar a dudas supone un impacto negativo a nivel funcional y en el grado de participación de las ocupaciones.
Aquí puedes encontrar nuestra publicación en Instagram sobre alteraciones sensoriales.